LEISTUNGEN
Wir sind mittels modernster Geräte in der Lage alle Erkrankungen der tiefen Atemwege und Lunge abzuklären und gegebenfalls gezielt eine Therapie einzuleiten.
Bei Erkrankungen, die ein invasives Vorgehen (Gewebeentnahme) notwendig machen (z.B. bei Verdacht auf Lungenfibrose) bieten wir Ihnen unsere langjährige fachspezifische Erfahrung an und beraten Sie, welche klinische Abteilung für Sie die beste ist. Wir sind gut vernetzt und arbeiten mit zahlreichen spezialisierten Zentren zusammen.
Die Spirometrie ist die einfachste Messung atemabhängiger Lungenvolumina. Sie wird üblicherweise zur ersten Orientierung durchgeführt.
Die wichtigsten Messwerte der Spirometrie:
Ist eine nicht belastende Untersuchung der Atemwege und Lunge von zentral bis peripher in die Lungenbläschen. Mittels Ultraschall – mit unterschiedlichen Frequenzen – werden Atemwege bis in kleinste Verzweigungen vermessen.
Mit der so genannten großen Lungenfunktionsprüfung erhält der Arzt noch mehr Informationen über die Lunge.
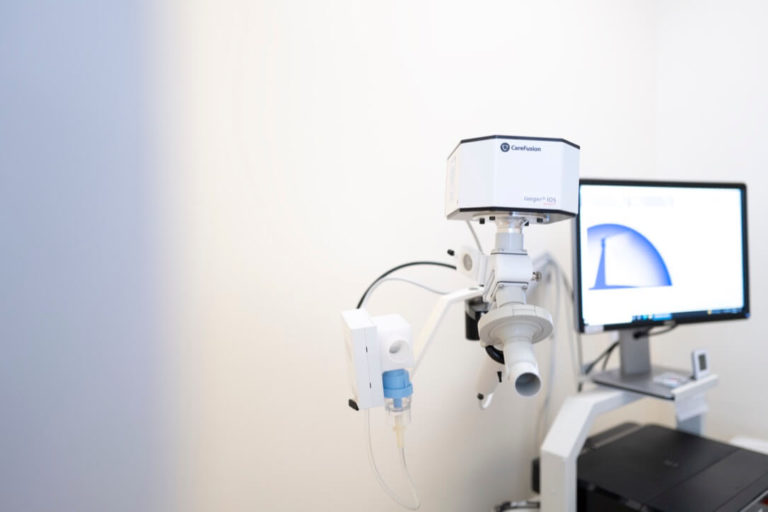
Sie sitzen dabei für wenige Minuten in einer abgeschlossenen Kammer und atmen durch eine spezielle Vorrichtung. Sie haben ständig Sichtkontakt mit der Arzthelferin und können auch per Mikrophon kommunizieren. Während eines Untersuchungsteils besteht kurzzeitig ein Widerstand beim Atmen zur Messung des Verschlussdruckes im Mund, der die Voraussetzung zur Ermittlung der unterschiedlichen Lungenvolumina (TLC, ITGV, RV) ist.
Zur exakten Beurteilung des Schweregrades von Lungenerkrankungen ist die Bodyplethysmographie notwendig (z.B. bei COPD/Emphysem, interstitielle Lungenerkrankungen, Erkrankungen der Thoraxwand).
Legende:
Totale Lungenkapazität (TLC): Gesamtlungenvolumen
Intrathorakales Gasvolumen (ITGV): Volumen nach normalen Ausatmen
Residualvolumen (RV): Lungenvolumen nach max. Ausatmen
Diese Untersuchung wird von der ÖGK nicht übernommen und kostet Euro 30,-.
Die Bestimmung der Diffusionskapazität liefert dem Arzt wichtige Information über die Sauerstoffaufnahmefähigkeit der Lunge.
Zur Messung der Diffusionskapazität atmet der Patient ein standardisiertes harmloses Gasgemisch ein, dem CO ( Kohlenmonoxid ) in äußerst geringer Konzentration ( 0.3% ) beigemischt ist.
Nachdem der Patient das Gasgemisch eingeatmet hat enthält seine Ausatemluft weniger Kohlenmonoxid als vorher. Da Kohlenmonoxid – genau wie auch Sauerstoff – aus der Luft ins Blut übertritt, kann man so von der Kohlenmonoxid Aufnahme, auf die Sauerstoff Aufnahme schließen. Das Ergebnis mit wird in % des Sollwertes angegeben. Eine unauffällige Diffusionskapazität liegt dann vor, wenn sie mindestens 80% beträgt.
Die Untersuchung dauert nur wenige Minuten und die Ergebnisse stehen unmittelbar nach der Messung zur Verfügung.
Die Untersuchung kommt zur Abklärung und Verlaufskontrolle bei Erkrankungen des Lungengewebes ( Lungenbläschen ) und der Lungengefäße zum Einsatz ( z.B. Emphysem, Lungenfibrose, Sarkoidose und pumonale Hypertension ).
Diese Untersuchung ist Teil unserer Privatleistungen und kostet Euro 30,-
Ein Merkmal des Asthma bronchiale ist ein überempfindliches, hyperreaktives Bronchialsystem. Fallweise z.B. bei Leistungssportler und berufsbedingtem Asthma kann eine Testung mittels unspezifischer bronchialer Provokation z.B. mit Histamin erforderlich sein.
Der Test läuft in Stufen ab, wobei der Patient/Proband in steigender Dosis z.B. Histamin inhaliert. Nach jeder Konzentrationsstufe erfolgt eine Lungenfunktionsmessung.
Bei einem Abfall des FEV1 (siehe Spirometrie) um 20% ist das Ergebnis positiv, sofern die zum Abfall führende Histamin Konzentration entsprechend gering ist.
Die Thoraxröntgen Untersuchung ist strahlenarm. Sie dient zur bildlichen Darstellung des Brustkorbes (Thorax). Hier können Zwerchfell, Lungen, Herz und das Skelett auf dem Röntgenbild beurteilt werden. Dem Arzt ist es auf diese Weise möglich, z.B. eine Lungenentzündung, Tumorerkrankung der Lunge und Lymphdrüsen , Emphysem, Herzvergrößerung oder Erkrankungen des Rippenfells zu erkennen.
Die Herzstromkurve (EKG) gibt dem Arzt Aufschluss über die Herztätigkeit, sie zeigt die Herzschlagfolge, kann Herzrhythmusstörungen nachweisen und liefert Hinweise über andere Erkrankungen des Herzens (z.B. Durchblutungsstörungen der Herzkranzgefäße, entzündliche Veränderungen, Veränderungen am Herzmuskel als Folge von zu hohem Blutdruck).
Elektrophysiologische Grundlage:
Im Herzen entsteht während des Zusammenziehens des Herzmuskels eine geringe elektrische Spannung. Die daraus resultierenden elektrischen Ströme lassen sich an der Hautoberfläche indirekt als Spannungsabfall messen (EKG-Signal).
In Ruhe bzw. unter Belastung wird der Sauerstoff (02) – und Kohlendioxidgehaltes (C02) im Blut gemessen. Hierbei wird üblicherweise nach Durchblutungssteigerung des Ohrläppchens mit einer hyperämisierenden Creme, z.B. Finalgon©, ein Tropfen Blut analysiert.
Die BGA liefert Informationen zur Lungen-, Herzkreislauf-, Stoffwechselfunktion. Mittels BGA unter Belastung kann eine Diffusionsstörung (02 Aufnahme/ C02 Abgabe Störung) des Lungengewebes nachgewiesen werden. Durch Messung der Diffusionskapaziät der Lunge lässt sich der Schweregrad einer Lungenerkrankung (interstitielle Lungenerkrankung) beurteilen.
Die Messung der Sauerstoffsättigung (Sa02%) liefert rasch Informationen über den Sauerstoffgehalt im Blut (nicht so genau wie die Blutgasanalyse).
Die nächtliche, kontinuierliche Sa02% Analyse mittels Speicherung liefert Informationen über den Schweregrad von Lungenerkrankung (bei schweren Erkrankungen der Lunge ist die Sa02 häufig erniedrigt).
Bei Thrombosen und Lungenembolien kommt es zur Veränderungen der Blutgerinnung. Das Fibrin Spaltprodukt D-Dimer korreliert eng mit dem Schweregrad einer Thrombose/Embolie.
Ein normaler Wert von unter 0.5mg/l schließt praktisch eine Thrombose/Embolie aus.
Der Wert wird binnen 10 Minuten aus dem Blut gemessen.
Zur onkologischen Nachkontrolle führen wir natürlich auch die entsprechenden Laboruntersuchungen durch.
Da schwere Lungenerkrankungen ( z.B. COPD, Lungenfibrose ) oft zur akuten bzw. chronischen Herzbelastung führen, sind bestimmte Laborwerte im Einzelfall möglichst rasch zur Risikoevaluierung zu erfassen. Unser Praxis Akutlabor kann diese Werte binnen 10-12 Minuten messen.
Wir führen leitliniengerecht eine onkologische Nachsorge bei Lungenkrebs durch. Bei Lungenkrebs ist es wichtig in regelmäßigen Zeitabständen Untersuchungen wie zB. eine Computertomographie der Lunge durchzuführen.
Der Name „Cortison“ ist ein Sammelbegriff für eine Vielzahl von Substanzen („Glucocortoide“), die mit dem Hormon Cortisol verwandt sind. Cortisol wird in den Nebennieren gebildet und ist eine lebenswichtige körpereigene Substanz, die unter anderem der Stressbewältigung dient. Dieses „Stresshormon“ sorgt dafür, dass körperliche und psychische Belastungen besser bewältigt werden können.
Früher wurden Cortison Präparate zu häufig, zu hoch dosiert und über zu lange Zeit verwendet. Infolge dessen traten oft schwere Nebenwirkungen auf und zerstörten den Ruf des Medikaments. Heute hingegen weiß man, dass eine Cortison Behandlung für kurze Zeit weitgehend unbedenklich ist, selbst bei hoher Dosierung. Eine einmalige Zufuhr ruft meistens gar keine oder nur geringe Nebenwirkungen hervor.
Je länger die Behandlungsdauer und je höher die Dosis, desto eher machen sich Nebenwirkungen im ganzen Körper bemerkbar. Daher bekommen Patienten zu Beginn einer Cortisonbehandlung oft größere Mengen des Mittels, um die schlimmsten Beschwerden zu bekämpfen. Dann wird die Dosis in kleinen Schritten verringert und wenn möglich ganz abgesetzt.
Allgemeines zu Pneumokokken
Pneumokokken sind Bakterien, die ernsthafte und lebensbedrohende Krankheiten z.B. Lungenentzündung (Pneumonie) verursachen können. Die Übertragung erfolgt durch Tröpfcheninfektion wie z.B. durch Husten oder Niesen.
Pneumokokkenimpfung
Die Pneumokokkenimpfung besteht aus Teilen der Hülle von Pneumokokken-Bakterien, welche die Krankheit nicht auslösen können. Die Impfung induziert die Bildung von Abwehrstoffen (Antikörper) gegen die Hüllstoffe der Bakterien. Infiziert man sich später mit echten Pneumokokken-Bakterien, fangen die Antikörper diese ab. Aktuell gibt es zwei Impfstoffe einen Konjugatimpfstoff ( PNC13 ) und einen 23-valenten Polysaccharid Impfstoff ( PPV23).
Die vorbeugende Impfung gegen Pneumokokken (Pneumokokkenimpfung) wird für alle Kleinkinder (Impfung ist ab dem zweiten Lebensmonat möglich) und auch bei allen Erwachsene über 51 Jahren und bei chron. Erkrankungen empfohlen (z.B. Herz-Kreislauf-Erkrankungen, Asthma, chronische Bronchitis, COPD).
Bei Erwachsenen wird in Österreich eine zweimalige Injektion im Abstand von einem Jahr empfohlen ( zuerst mit PNC13 dann mit PPV23 ). Der Impfschutz beginnt etwa drei Wochen nach der Impfung und hält nach dem aktuellen Wissenstand bei nicht abwehrgeschwächten Personen zumindest 10 Jahre an. Die Impfung ist sehr zuverlässig. Zeitabstände zu anderen Impfungen sind nicht erforderlich.
Allgemeines zu Grippe ( Influenza )
Die Grippe wird durch Influenzaviren (Orthomyxoviren der Typen A und B) hervorgerufen. Dabei kommt es zu einer akuten Infektion der Atemwege ( Husten, Schnupfen ), die typischerweise mit sehr plötzlich einsetzendem hohen Fieber (38-40°C ), starkem Krankheitsgefühl mit Muskel- und Gliederschmerzen und allgemeiner Schwäche einhergeht. Die Influenza tritt besonders in der kalten Jahreszeit auf und kann große Teile der Bevölkerung betreffen.
Wie erfolgt die Ansteckung mit dem Grippevirus?
Das Virus wird hauptsächlich durch Tröpfcheninfektion übertragen, also beim Husten, Nießen oder Sprechen. Auch durch Schmier- und Kontaktinfektion wie z.B. Händeschütteln können Grippeviren übertragen werden. Eintrittspforten sind letztendlich die Schleimhäute der Atemwege. Nach erfolgter Infektion zeigen sich innerhalb von ein bis drei Tagen die ersten Beschwerden.
Welche Therapie steht bei der Influenza zur Verfügung?
Die neueren Neuraminidasehemmer (Zanamivir, Oseltamivir) sind gegen alle Typen des Influenza-Virus gleichermaßen wirksam. Beide Medikamente (zwei Mal täglich über fünf Tage) müssen, um ihre Wirkung zu entfalten, innerhalb der ersten 48 Stunden nach Krankheitsbeginn eingenommen werden.
Impfung
Der optimale Zeitraum für die Grippeimpfung liegt zwischen Oktober und November. Der Schutz hält nur ein Jahr, da das Virus seine Oberflächenstruktur kontinuierlich verändert. Grundsätzlich ist der Influenza-Impfstoff äußerst gut verträglich. Wie bei jeder Impfung können Nebenwirkungen auftreten, die allerdings meist eher mild sind - etwa eine Temperaturerhöhung oder eine schmerzhafte Rötung an der Einstichstelle.
Terminvereinbarung
Kontaktieren Sie uns telefonisch für Ihre Terminvereinbarung unter:
Während der Pandemie-Zeit kommen Sie bitte mit FFP2 Maske!
Wir haben Verträge mit allen Krankenkassen, außer der SVS (für SVS Patienten bin ich Wahlarzt).
Bitte nehmen Sie aktuelle Lungenröntgen-Befunde in Papierform mit, NICHT nur die Login-Daten für das Einwählen in das Internet.
Sie erleichtern uns dadurch die Arbeit.
Adresse
Hans-Kudlich-Gasse 11/2/5
2230 Gänserndorf
Österreich
Copyright ©2022. Alle Rechte vorbehalten.
Facharzt für Lungenheilkunde & mit Diplom für Spezialisierung in Allergologie
DR. WOLFGANG POHL